Científicos en Estados Unidos aseguran haber dado un gran paso para lograr que niños varones con cáncer no pierdan su fertilidad.
Y el avance se debe a un mono bebé llamado Grady.
Los tratamientos para el cáncer pueden dañar los testículos poco desarrollados de los niños. Se estima que un tercio de los sobrevivientes son infértiles cuando llegan a la pubertad.
“Baby Grady”, como se conoce al animal, es el primer primate nacido gracias al uso de muestras obtenidas de los testículos de su padre, antes de éste alcanzara la madurez sexual.
Los expertos aseguran que la técnica, que está detallada en un artículo en la revista Science, podría usarse pronto en humanos.
La quimioterapia y la radioterapia pueden destruir la capacidad de reproducción.
En el caso de las niñas y las mujeres, sus ovarios o sus óvulos pueden ser congelados para ser usados en el futuro.
Los hombres adultos pueden congelar muestras de esperma.
Pero ésa no es una opción en el caso de los niños que no han alcanzado la pubertad.
- 8 avances en medicina de 2018 que pueden salvarte la vida
- 3 jóvenes enfermas de cáncer derriban 5 mitos sobre la enfermedad
¿Cómo nació Grady?
Científicos de la Universidad de Pittsburgh y del Instituto Nacional de Salud Infantil y Desarrollo Humano (National Institute of Child Health and Human Development) en Estados Unidos, comenzaron su estudio con cinco macacos Rhesus machos.
Los animales no habían llegado aún a la pubertad por lo que sus testículos no producían semen.

Los investigadores extrajeron un testículo de cada animal, lo cortaron en pequeñas secciones y colocaron los fragmentos en hielo para su criopreservación o preservación en frío.
Cerca de seis meses después, se dio a los monos un tratamiento para que fueran infértiles.
Y los fragmentos de sus testículos preservados en frío fueron descongelados y luego se injertaron debajo de su piel.
Cuando los animales llegaron a la pubertad, el tejido testicular maduró y creció.
Al examinar el tejido, los científicos constataron que “había esperma”, según explicó Kyle Orwig, investigador de la Escuela de Medicina de la Universidad de Pittsburgh.
El semen fue usado para fertilizar un ovocito y el resultado fue el nacimiento de Grady, una macaco Rhesus bebé.
Un ovocito es una célula germinal femenina que está en proceso de convertirse en un óvulo maduro.
¿Cuán efectivo fue el experimento?
Aproximadamente ocho de cada 10 muestras de tejido testicular injertadas comenzaron a producir esperma cuando los animales alcanzaron la pubertad.
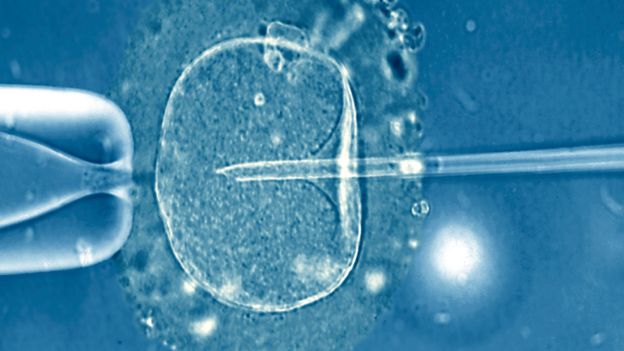
Los científicos fertilizaron 138 ovocitos usando una técnica llamada inyección intracitoplasmática de espermatozoides (ICSI, por sus siglas en inglés).
Se trata de una técnica de reproducción asistida que consiste en la fecundación de los ovocitos a través de la inyección de un espermatozoide en su citoplasma.
Cerca de cuatro de cada 10 ovocitos fertilizados llegaron a la etapa inicial embrionaria.
Un total de 11 embriones fueron implantados en hembras de macaco Rhesus, lo que resultó en un embarazo y una bebé saludable.
¿Cuándo se usará esta técnica en humanos?
Los científicos creen que será pronto.
“Luego de lograr con éxito el nacimiento de una bebé sana, creemos que esta tecnología está lista para su uso clínico en humanos“, afirmó Orwig.
Pero otros investigadores desean ver más evidencia de que la técnica funciona antes de aplicarla en humanos.
En el caso de algunos niños con cáncer, sus médicos ya congelan tejido testicular con la esperanza de que la ciencia avance y algún día puedan ser padres.
¿Sería un tratamiento seguro?
El mayor riesgo podría ser que los niños tuvieran cáncer otra vez.
Si hubiera material canceroso oculto en los testículos, ese material será congelado y reintroducido a través del injerto en el cuerpo del niño.

Esto sería un problema en el caso, por ejemplo, de la leucemia, el linfoma y el cáncer testicular.
Los médicos también deberán asegurarse de que el material genético en el esperma no está dañado.
¿Qué piensan otros expertos?
La doctora Susan Taymans, del Instituto Nacional de Salud Infantil y Desarrollo Humano de Estados Unidos, señaló a la BBC que el estudio “prueba en principio que la técnica puede funcionar”.
“Se obtuvo una bebé sana, lo que es fantástico, pero me gustaría ver al menos otros dos bebés“, agregó.
“Tengo esperanza de que los niños cuyo tejido ha sido congelado podrán usarlo durante sus vidas”.
Por su parte, Allan Pacey, profesor of andrología de la Universidad de Sheffield, en Estados Unidos, señaló: “Se trata de un estudio excelente y es un gran avance”.
“Pero es importante recordar que antes de usar la técnica en humanos se requieren otros estudios para demostrar que funciona de la misma manera y es segura”.
“Creo que todavía faltan algunos años para eso”.
